目次
<スティーヴンス・ジョンソン症候群>はどんな病気?
<スティーヴンス・ジョンソン症候群(Stevens–Johnson syndrome, SJS)>について整理しますね。
概要
- **スティーヴンス・ジョンソン症候群(SJS)は、皮膚と粘膜に急激に重い炎症が起こる重症薬疹(薬によるアレルギー反応の一種)**です。
- 主に薬剤(抗てんかん薬、抗菌薬、解熱鎮痛薬など)が引き金となり、免疫反応により皮膚細胞が障害されます。
- 皮膚が壊死・剥離し、発熱や全身症状を伴い、時に生命に関わることもあります。
症状
- 初期症状:発熱、咽頭痛、倦怠感など、風邪のような全身症状
- 皮膚症状:紅斑、水疱、びらん(皮膚のただれ)、皮膚が広範に剥がれる
- 粘膜症状:口腔内(口内炎、びらん)、眼(結膜炎、角膜障害)、外陰部などの粘膜にもびらんや潰瘍
- 病変は体表面積の10%未満の皮膚に生じる場合をSJS、10〜30%でSJS/TEN移行型、30%以上では**中毒性表皮壊死症(TEN)**と呼びます。
主な原因
- 薬剤性が最多
- 抗てんかん薬(カルバマゼピン、フェニトイン、ラモトリギンなど)
- 抗菌薬(サルファ剤、ペニシリン系、セフェム系など)
- 解熱鎮痛薬(NSAIDs など)
- まれに感染症(マイコプラズマ、ウイルスなど)が原因
経過・予後
- 急激に進行し、数日~数週間で重症化
- 重篤な場合は脱水、感染症、多臓器障害に至り、致死率はSJSで約5〜10%、TENでは30%前後と報告されています
- 眼の後遺症(角膜瘢痕による視力障害)、皮膚の瘢痕、粘膜癒着などの合併症が残ることがあります
治療
- 原因薬剤の即時中止が最も重要
- **入院管理(重症はICUや熱傷治療ユニット)**で、輸液管理・栄養・感染予防
- 薬物療法
- ステロイド全身投与
- 免疫抑制薬(シクロスポリンなど)
- 免疫グロブリン大量療法(IVIG)
- 最近は**生物学的製剤(例:TNFα阻害薬)**も研究中
- 眼科・皮膚科・耳鼻科など多科連携が必要
ポイント
- 薬が原因で起こることが多い、命に関わる重症薬疹
- 皮膚だけでなく眼や口などの粘膜にも強い障害を起こす
- TENと連続する病態で、発症時はすぐに専門医療機関で対応が必要
<スティーヴンス・ジョンソン症候群>の人はどれくらい?
スティーヴンス・ジョンソン症候群(SJS)の発生頻度について、最新の疫学データを整理します。
発症頻度
- 人口あたりの年間発症率(全世界での推定値):
- 約 1〜6人 / 100万人口 / 年
- **TEN(中毒性表皮壊死症)**を含む重症型はさらに稀く、
- 約 0.4〜1.2人 / 100万人口 / 年
- 日本における報告(日本皮膚科学会・厚生労働省データ)では、年間 2,000〜3,000例程度と推定されています。
特徴
- 年齢:全年齢で発症するが、成人にやや多い
- 性別:女性にやや多い傾向
- リスク因子
- 特定薬剤の使用(抗てんかん薬、サルファ系抗菌薬、NSAIDsなど)
- 遺伝的要因(HLA型との関連が報告されている)
- 既往の感染症(マイコプラズマなど)
ポイント
- 非常に稀な病気で、人口ベースでは 100万人に数人程度
- しかし発症時は急速に進行し、重篤な合併症(眼障害、多臓器障害、死)に至ることもあるため、希少疾患ながら注意が必要
<スティーヴンス・ジョンソン症候群>の原因は?
スティーヴンス・ジョンソン症候群(SJS)の原因は主に薬剤によるアレルギー反応ですが、その他にも感染症や遺伝的素因が関わることがあります。整理すると以下の通りです。
1. 薬剤(最も多い原因)
SJS/TENの原因の約 80〜90% が薬剤です。代表的なものは:
| 薬剤カテゴリ | 具体例 |
|---|---|
| 抗てんかん薬 | カルバマゼピン、フェニトイン、ラモトリギン、フェノバルビタール |
| 抗菌薬 | サルファ剤(スルファメトキサゾールなど)、ペニシリン系、セフェム系 |
| 解熱鎮痛薬(NSAIDs) | メフェナム酸、イブプロフェンなど |
| 抗痛風薬 | アロプリノール |
| その他 | 抗HIV薬、抗結核薬(リファンピシン、イソニアジド)など |
⚠️ 特に「初回投与から2週間以内」に発症するケースが多いです。
2. 感染症
薬剤が原因でない場合、感染症がきっかけになることがあります。
- マイコプラズマ感染症
- 単純ヘルペスウイルス、インフルエンザなどのウイルス感染
感染後に免疫系が過剰反応して皮膚・粘膜障害を引き起こすことがあります。
3. 遺伝的素因
一部のHLA型(ヒト白血球型抗原)がSJS/TENの感受性に関わります。
- 日本人では HLA-B*15:02(カルバマゼピン使用時にリスク上昇)
- その他のアジア系では特定HLA型との関連が報告され、薬剤選択の際に遺伝子検査が推奨されることもあります。
まとめ
- 主要原因は薬剤で、次いで感染症や遺伝的素因が関与
- 特定の薬剤+特定HLA型の組み合わせが重症化リスクを高める
- 発症予防としては、既往の薬剤アレルギー情報の確認と必要時のHLA検査が重要
<スティーヴンス・ジョンソン症候群>は遺伝する?
スティーヴンス・ジョンソン症候群(SJS)自体は遺伝性の病気ではありません。
ただし、発症リスクに関係する遺伝的素因(HLA型など)は遺伝的に家族内で共有されることがあります。整理すると以下の通りです。
1. 遺伝そのものではない
- SJSは免疫反応が過剰に起こる薬剤や感染症による重症皮膚障害であり、単独で家族内に「遺伝する」わけではありません。
- つまり、SJSになった親の子どもが必ずSJSになるわけではないです。
2. 遺伝的感受性はある
- 特定の HLA型 を持つ人は、特定の薬剤でSJSを起こしやすいことが知られています。
- 例:日本人での HLA-B*15:02 型はカルバマゼピンでSJS/TENを起こすリスクが高い
- このようなHLA型は家族間で共有される場合があるため、同じ薬剤を使う場合には注意が必要です。
3. 発症の条件
- 発症には 薬剤や感染症という外的トリガー が必須
- HLA型などの遺伝的素因はリスク因子に過ぎず、単独では発症しません
まとめ
- SJS自体は遺伝する病気ではない
- しかし、家族にリスクHLA型を持つ人がいる場合、特定薬剤の使用には注意が必要
<スティーヴンス・ジョンソン症候群>の経過は?
スティーヴンス・ジョンソン症候群(SJS)の経過は急性期から回復期まで段階的に進行し、重症度や合併症によって大きく異なります。整理すると以下の通りです。
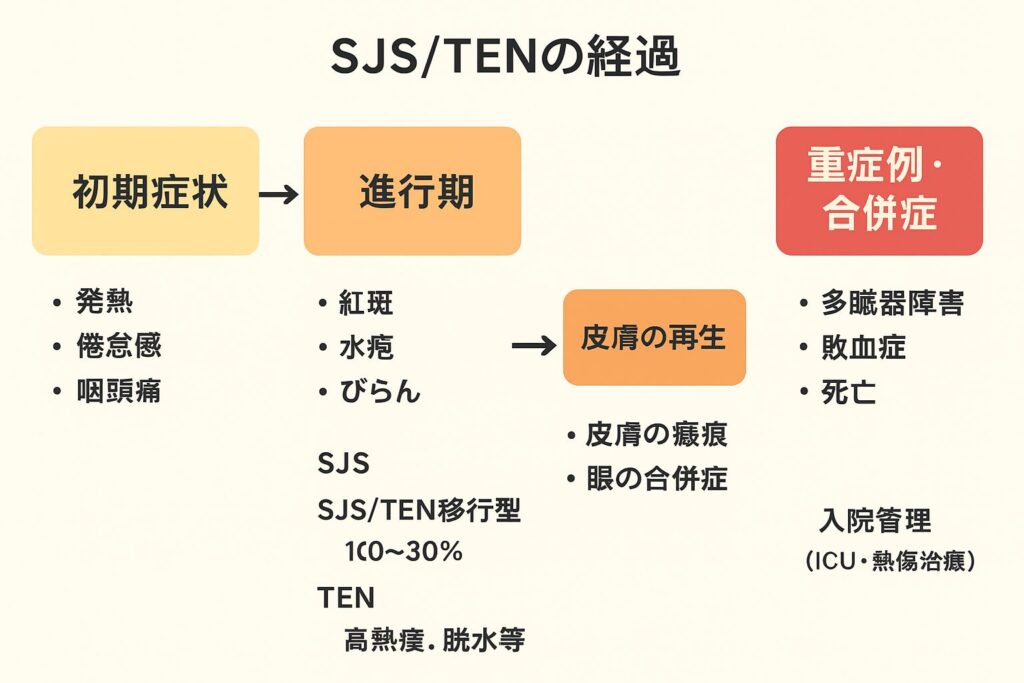
1. 初期症状(前駆期)
- 発症から数日〜1週間程度
- 全身症状:
- 発熱
- 倦怠感
- 咽頭痛
- 関節痛
- 皮膚・粘膜症状はまだ軽度で、紅斑や小さな水疱が出始めることがあります。
2. 進行期(急性期)
- 皮膚症状が急速に拡大
- 紅斑、水疱、びらん(皮膚剥離)
- 体表面積10%未満でSJS、10〜30%でSJS/TEN移行型、30%以上でTEN
- 粘膜症状
- 口腔内びらん(口内炎)
- 眼(結膜炎・角膜障害)
- 外陰部の潰瘍
- 全身症状の悪化:
- 高熱
- 脱水
- 電解質異常
- 二次感染リスク上昇
3. 回復期
- 原因薬剤中止後、2〜3週間で皮膚の再生・回復が始まることが多い
- 粘膜も徐々に改善するが、以下の後遺症が残ることがあります:
- 皮膚の瘢痕
- 眼の角膜障害、視力低下、癒着
- 口腔・外陰部の粘膜癒着
- 完全回復まで 数週間〜数か月かかる場合がある
4. 重症例・合併症
- 急性期に重症化すると:
- 敗血症、腎不全、肝障害、呼吸不全など多臓器障害
- 死亡率はSJSで約5〜10%、TENでは30%前後
- 入院管理(ICUまたは熱傷治療ユニット)が必要
5. ポイント
- 発症から急速に進行する緊急性の高い病気
- 原因薬剤の即時中止と入院管理が最重要
- 長期の眼科・皮膚科フォローが必要
- 再発予防には薬剤アレルギー情報の徹底管理が不可欠
<スティーヴンス・ジョンソン症候群>の治療法は?
<スティーヴンス・ジョンソン症候群(SJS)>は重篤な皮膚・粘膜の薬疹反応で、迅速な治療開始が命に関わる病気です。治療法は原因除去と支持療法が中心になります。以下に整理します。
1. 原因薬・原因物質の中止
- SJSの最も多い原因は薬剤(抗生物質、抗てんかん薬、NSAIDsなど)です。
- 疑わしい薬は直ちに中止。
- 感染症が引き金の場合は、適切な抗菌・抗ウイルス療法を検討。
2. 入院治療
- 重症度に応じて集中治療室(ICU)または熱傷治療センターで管理されることが多い。
- 皮膚の広範な障害があるため、感染予防・体液管理・栄養管理が重要。
3. 支持療法
- 皮膚ケア:
- 水疱・剥離部位は滅菌ガーゼで保護
- ドレッシングや軟膏による保湿
- 栄養補給:
- 高カロリー・高タンパクの経腸栄養または静脈栄養
- 体液・電解質補正
- 痛み管理・発熱管理
4. 薬物療法
- 炎症・免疫反応を抑える治療として以下が検討される場合があります:
- ステロイド(短期・高用量パルス療法が中心)
- 免疫グロブリン(IVIG)
- シクロスポリン(最近の報告で有効性あり)
- 使用は患者の状態や施設の方針によって異なる。
5. 合併症管理
- 感染症:敗血症のリスクが高い
- 肺や眼の合併症:重症例では角膜潰瘍や肺障害の管理
- 長期後遺症:皮膚瘢痕、色素沈着、眼の障害など
💡 ポイント:
- SJSは原因除去と早期集中治療が最も重要。
- 自宅での対処は危険で、必ず入院が必要。
- 治療開始が早いほど死亡率・合併症リスクは低くなる。
<スティーヴンス・ジョンソン症候群>の日常生活の注意点
<スティーヴンス・ジョンソン症候群(SJS)>は急性期が過ぎても再発や合併症、後遺症のリスクがあるため、日常生活での注意が重要です。以下に整理します。
1. 薬剤管理
- SJSの多くは薬剤が原因です。
- 自己判断で薬を中止したり新しい薬を使わない。
- 必ず医師・薬剤師に過去のSJS歴を伝える。
- 薬剤アレルギーカードやリストを常に持つ。
2. 感染予防
- 皮膚や粘膜のバリア機能が弱くなっていることがあります。
- 手洗い・うがい・衛生管理を徹底。
- 人混みや感染症流行期の外出は控えめに。
3. 皮膚・粘膜のケア
- 皮膚は乾燥しやすく、色素沈着や瘢痕が残る場合があります。
- 保湿剤や軟膏で皮膚を保護。
- 目や口の乾燥を防ぐための点眼・点口腔用ジェルを使用。
- 紫外線対策(日焼け止め・衣服での保護)も重要。
4. 栄養・生活習慣
- 体力回復を助けるため、高タンパク・バランスの良い食事を心がける。
- 十分な睡眠と休息を取る。
5. 精神面のケア
- 急性期の入院や外見の変化により不安やストレスが増すことがある。
- 必要に応じて心理カウンセリングやサポートグループを活用。
6. 定期受診
- 皮膚科・眼科・内科の定期チェック。
- 目の合併症(角膜炎や乾燥)や皮膚瘢痕の早期発見・治療が重要。
再発予防・皮膚・粘膜ケア・栄養管理を意識した具体的な1日の生活例
朝
- 6:30 起床
- 深呼吸や軽いストレッチで血流促進
- 手洗い・うがいで感染予防
- 7:00 皮膚・粘膜ケア
- 保湿クリームを全身に塗布
- 目の乾燥対策に点眼、口腔保湿ジェル使用
- 7:30 朝食
- 高タンパク・ビタミン豊富な食事(卵、魚、野菜、果物)
- 水分を十分に摂取(体液補正のため)
午前
- 8:30 日課の軽運動・リハビリ
- ウォーキングや軽い体操で体力維持
- 10:00 定期服薬確認
- SJS既往薬や新規薬のチェック
- 10:30 趣味・リラックス
- 読書や音楽などストレス軽減
昼
- 12:00 昼食
- 消化の良い高タンパク食(鶏肉、豆腐、野菜)
- 13:00 休憩・仮眠
- 体力回復のため20〜30分の昼寝
午後
- 14:00 皮膚・粘膜チェック
- 赤み・乾燥・水疱の有無を確認
- 必要に応じて保湿・点眼・口腔ケア
- 15:00 趣味・学習
- 精神面の安定のため、無理のない活動
夕方
- 17:30 軽い運動
- ウォーキング、ヨガ、ストレッチなど
- 18:00 入浴
- ぬるめのシャワーでやさしく洗う
- 洗浄後はすぐ保湿クリーム
夜
- 19:00 夕食
- 高タンパク・消化に良い食事
- 水分補給も忘れずに
- 20:00 リラックスタイム
- 心拍数を上げすぎない静かな時間
- 21:00 皮膚・粘膜ケア
- 就寝前の保湿・点眼・口腔ケア
- 22:00 就寝
- 十分な睡眠で体力・免疫を回復
ポイント
- 薬の管理・医師連絡は常に最優先
- 皮膚・粘膜の保護をこまめに
- 感染予防・栄養・睡眠で体力維持
- ストレス管理で免疫をサポート
- 異常があればすぐ医療機関へ相談