目次
<特発性門脈圧亢進症>はどんな病気?
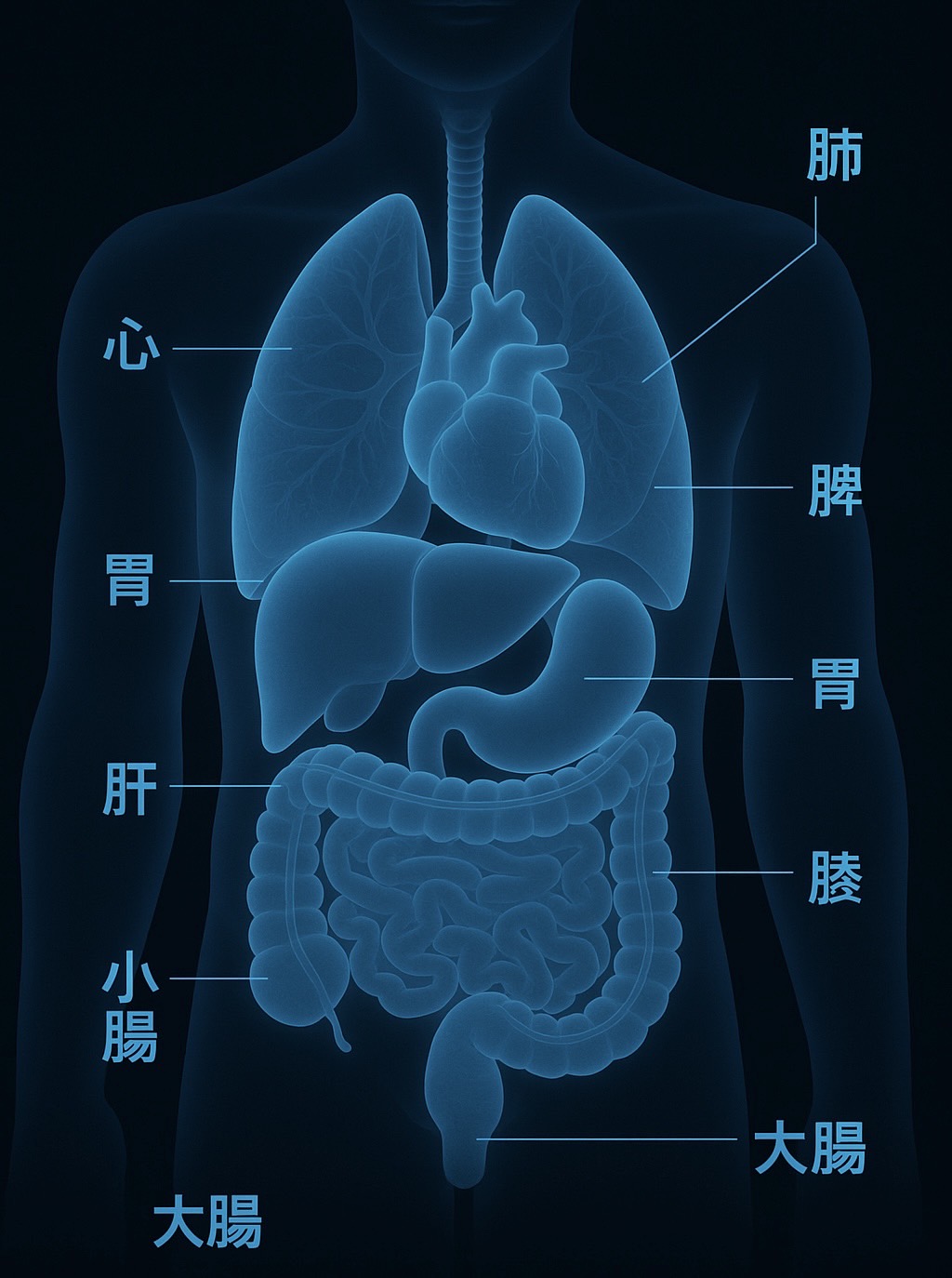
🔹 定義
- <特発性門脈圧亢進症>とは、肝硬変や他の明らかな肝疾患を伴わずに門脈圧が上昇する病気。
- 肝臓の形は比較的保たれているのに、門脈(腸から肝臓へ血液を運ぶ血管)の血圧が上がってしまうのが特徴。
- 結果として、食道・胃静脈瘤、脾腫、血小板減少 などが起こる。
🔹 主な症状・所見
- 多くは自覚症状に乏しく、健診などで脾腫や血小板減少が見つかる。
- 進行すると:
- 食道・胃静脈瘤破裂による吐血・下血
- 脾腫による左上腹部の圧迫感
- 汎血球減少(血小板減少が目立つ)
- 肝機能は比較的保たれていることが多い。
🔹 原因(病因)
- はっきりした原因は不明。
- 考えられているもの:
- 門脈枝の微小血栓
- 門脈の炎症や線維化
- 自己免疫異常
- 感染症や薬剤の関与
- いずれも確定的なものはなく、「特発性」と呼ばれている。
🔹 疫学
- 日本・インドなどアジアで比較的多く報告されてきた疾患。
- 近年は報告が減少しているが、日本では難病指定疾患 とされている。
🔹 経過
- 長期間にわたって安定していることもあるが、静脈瘤破裂や門脈血栓症を起こすと重篤化。
- 肝硬変と違い、肝不全になることは少ない。
✅ まとめ
- <特発性門脈圧亢進症>は、原因不明で肝硬変を伴わずに門脈圧が上がる病気。
- 代表的な症状は 脾腫・血小板減少・食道胃静脈瘤。
- 肝機能は比較的良好に保たれるが、静脈瘤出血が大きなリスク。
<特発性門脈圧亢進症>の人はどれくらい?
🔹 世界での頻度
- 非常にまれな疾患で、国や地域によって頻度が異なります。
- 特に インド・日本などアジア圏で比較的多い とされ、欧米では非常にまれ。
- 全門脈圧亢進症患者の中で 5〜30%程度 を占めると報告されています(地域差あり)。
🔹 日本での患者数
- 厚生労働省の「難病情報センター」に指定されている疾患。
- 登録患者数は 数百〜千人規模 と推定される(正確な統計は少ない)。
- 肝硬変を伴わない門脈圧亢進症の中で、IPHが主な原因疾患のひとつ。
🔹 好発年齢・性別
- 多くは 30〜50歳代の女性 に多い。
- 若年〜中年期での発症が目立つ。
🔹 経過の特徴
- 肝硬変と異なり肝機能は保たれることが多い。
- しかし 脾腫・血小板減少・静脈瘤破裂 が主な臨床問題となり、患者数の中でも重症例は入院治療が必要。
✅ まとめ
- <特発性門脈圧亢進症>は まれな病気。
- 世界的に見るとアジアに多く、欧米ではまれ。
- 日本では 数百〜千人程度 の患者が報告され、主に 中年女性 に多い。
- 致死率は低いが、静脈瘤出血や血小板減少による合併症が生活の質に影響する。
<特発性門脈圧亢進症>の原因は?
🔹 基本的な考え方
- 「特発性」という名前のとおり、はっきりとした原因は不明。
- ただし研究から、いくつかの要因が発症に関わっていると考えられています。
🔹 想定される発症要因
1. 門脈血管の異常
- 門脈やその細枝に 微小な血栓や血管内皮障害 が生じる。
- その結果、門脈血流が障害されて圧が上昇する。
2. 炎症・免疫異常
- 門脈周囲や小葉間門脈に炎症・線維化がみられることがある。
- 自己免疫疾患(例:全身性エリテマトーデス、シェーグレン症候群など)との関連報告もある。
- 一部の患者では自己抗体が検出され、免疫学的要因が疑われる。
3. 環境・感染因子
- 寄生虫(住血吸虫症):アジアやアフリカの一部では門脈圧亢進症の原因となるが、日本のIPHは寄生虫とは直接関係がない。
- 過去の肝炎・細菌感染が引き金となる可能性。
4. 薬剤・化学物質
- 一部の薬剤や毒物(砒素曝露など)が関与する例が報告されている。
5. 遺伝的素因(仮説段階)
- 家族内発症の報告は少ないが、血管構造や凝固系の遺伝的素因が背景にある可能性が研究されています。
🔹 まとめ
- <特発性門脈圧亢進症>の原因はまだ確定されていない。
- 現在考えられている主な要因は:
- 門脈血管の微小血栓・内皮障害
- 自己免疫異常・炎症
- 過去の感染や環境因子
- 一部薬剤や毒物
- これらが複合的に作用して門脈血流が障害され、圧上昇を引き起こすと考えられています。
<特発性門脈圧亢進症>は遺伝する?
🔹 基本的な答え
- 現時点で 明確な遺伝性疾患ではない とされています。
- つまり「親から子へ高率に受け継がれる病気」ではありません。
🔹 補足ポイント
- 家族発症例は極めてまれ
- 多くの患者は散発的に発症します。
- 家系的に繰り返し出るという報告はほとんどありません。
- 遺伝要因の研究
- 一部で「血管の構造異常」や「血液凝固系の素因(血栓ができやすい体質)」などの遺伝的背景が関与する可能性は指摘されています。
- ただし確定した原因遺伝子はまだ見つかっていません。
- 免疫・環境因子の方が重要
- 自己免疫疾患との合併例が多いことから、遺伝よりも 免疫の異常や後天的な環境因子 の影響が大きいと考えられます。
✅ まとめ
- <特発性門脈圧亢進症>は 遺伝性疾患とは考えられていない。
- 家族性に発症することはほとんどなく、主に 免疫異常や環境因子 が原因とみられる。
- 遺伝的素因が完全に否定されているわけではないが、一般的には「遺伝しない病気」と理解されています。
<特発性門脈圧亢進症>の経過は?
🔹 疾患の進行の特徴
- 肝硬変と違い、肝機能は比較的よく保たれる のが大きな特徴。
- 病態の中心は「門脈圧の上昇」であり、肝細胞の破壊や肝不全はまれ。
🔹 主な臨床経過
1. 初期
- 自覚症状なしのことが多く、健康診断や他の病気の検査で偶然見つかる。
- 脾腫(脾臓が大きくなる)や血小板減少から疑われることが多い。
2. 進行期
- 門脈圧が上昇し、以下の症状や合併症が出やすくなる:
- 食道・胃静脈瘤(最も重要、破裂すると吐血や下血)
- 脾腫の進行 → 血小板減少・白血球減少・貧血
- 門脈血栓症(門脈が詰まり、急激に悪化することがある)
3. 長期経過
- 多くの患者は 慢性的・安定的に経過する。
- 肝不全や肝がんに至ることはほとんどない。
- ただし 静脈瘤破裂による出血死 が最大のリスク。
🔹 予後
- 肝機能が保たれるため、肝硬変よりは良好。
- 適切に静脈瘤の管理(内視鏡治療など)や門脈血栓予防を行えば、長期生存が可能。
- しかし治療を怠ると、消化管出血や重度の血球減少でQOLが低下する。
✅ まとめ
- <特発性門脈圧亢進症>は 慢性に経過し、肝機能は保たれる が、
- 食道・胃静脈瘤
- 脾腫・血小板減少
- 門脈血栓症
が主な問題となる。
- 適切に管理すれば 予後は比較的良好 だが、静脈瘤破裂には注意が必要。
<特発性門脈圧亢進症>の治療法は?
🔹 基本方針
- IPH は 肝硬変と異なり肝機能は比較的良好 に保たれるため、治療の中心は
👉 門脈圧上昇による合併症(特に食道・胃静脈瘤や脾腫)への対処。 - 「病気そのものを根治させる治療」は確立していない。
🔹 主な治療法
1. 食道・胃静脈瘤の管理
- 内視鏡的治療
- 内視鏡的硬化療法(EIS)
- 内視鏡的静脈瘤結紮術(EVL)
- 薬物療法
- β遮断薬(プロプラノロールなど)で門脈圧を下げ、出血リスクを減らす。
2. 脾腫・血小板減少への対応
- 脾腫が大きくなり血球減少が著しい場合:
- 脾摘出術(摘脾) や 脾動脈塞栓術(SAE) が行われることがある。
3. 門脈血栓症の予防・治療
- 抗凝固療法が検討されることがある(症例に応じて慎重に)。
4. 門脈圧減圧術
- 難治例や重度静脈瘤出血では、
- シャント手術(脾腎シャントなど)
- TIPS(経頸静脈的肝内門脈大循環シャント術) が行われる場合がある。
5. 全身管理
- 肝機能は多くの場合保たれるため、肝不全治療は不要。
- 感染予防や合併する自己免疫疾患の管理も大切。
🔹 治療のゴール
- 出血や重度血球減少といった生命予後に関わる合併症を防ぐこと。
- 肝不全に至ることは少ないため、QOLを保ちながら長期管理することが可能。
✅ まとめ
- <特発性門脈圧亢進症>は根治療法がないため、治療の中心は 合併症対策。
- 静脈瘤 → 内視鏡治療/β遮断薬
- 脾腫・血球減少 → 脾摘や塞栓術
- 門脈血栓症 → 抗凝固療法
- 難治例 → シャント術やTIPS
- 肝不全リスクは低いので、肝硬変より予後は良好。
<特発性門脈圧亢進症>の日常生活の注意点
🔹 基本的な考え方
- IPH は 肝硬変のように肝不全へ進むことは少ない 一方、
👉 門脈圧亢進症に伴う合併症(静脈瘤・脾腫・血小板減少) への注意が大切です。 - 日常生活では「出血予防」「感染予防」「全身の健康維持」がキーポイントになります。
🔹 主な生活上の注意点
1. 出血の予防
- 静脈瘤破裂や血小板減少で出血しやすい状態になり得ます。
- 激しい運動や重い荷物での腹圧上昇は避ける。
- 硬い食物やアルコール過剰摂取は食道粘膜を傷つけやすいので注意。
- NSAIDs(市販の痛み止めなど)は胃腸出血リスクがあるため、使用は医師と相談。
2. 感染症予防
- 脾腫や脾摘後では免疫力が低下しやすい。
- ワクチン(インフルエンザ、肺炎球菌、B型肝炎など)を推奨。
- 手洗い・うがい・人混みでのマスクなど基本的な感染対策を心がける。
3. 食生活
- 肝硬変と違い 厳格な食事制限は不要。
- ただし門脈圧に影響するため、過度な飲酒は避ける。
- 栄養バランスを意識し、低栄養にならないよう注意。
4. 運動・生活活動
- 軽い運動(ウォーキング、ストレッチ)はOK。
- ただし出血や腹圧をかけるようなスポーツは控える。
5. 定期受診・検査
- 内視鏡検査(静脈瘤の有無や増悪確認) は定期的に受ける。
- 血液検査で血球数(特に血小板)をチェック。
- 門脈血栓症を早期に見つけるため、画像検査を適宜実施。
6. 妊娠・出産
- 妊娠は門脈圧をさらに上昇させ、静脈瘤破裂のリスクが増えるため、専門医の管理下で慎重に対応が必要。
✅ まとめ
<特発性門脈圧亢進症>の日常生活の注意点は:
- 出血に気をつける(運動・食生活・薬剤使用)
- 感染予防(ワクチン・生活習慣)
- 飲酒は控えめ
- 軽い運動は可、過度な腹圧はNG
- 定期的な検査と内視鏡チェックを欠かさない
- 妊娠・出産は高リスクなので必ず専門医に相談