目次
<バッド・キアリ症候群>はどんな病気?
🔹 定義
- <バッド・キアリ症候群>とは、
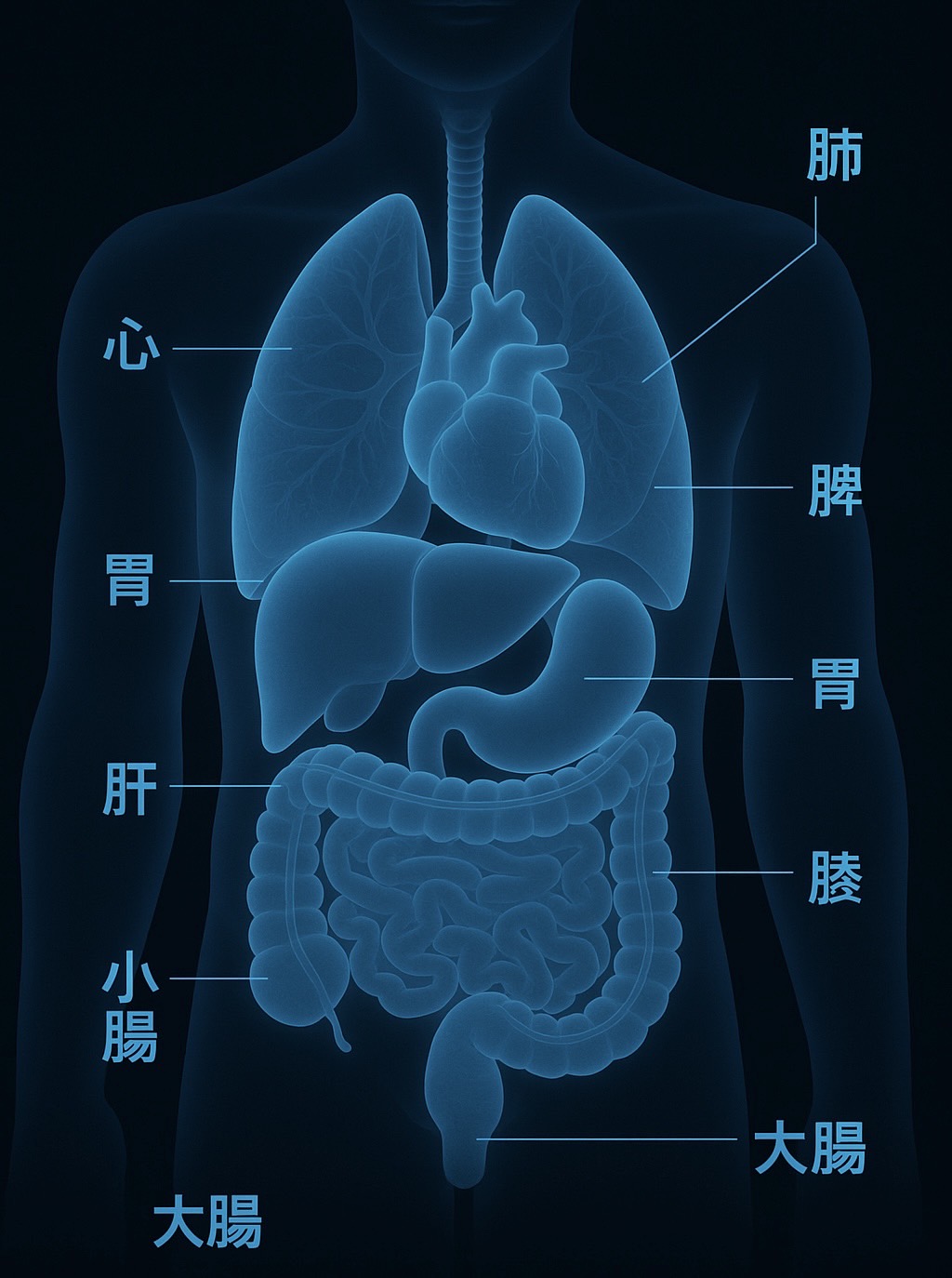
👉 肝静脈または肝部下大静脈が閉塞・狭窄することで肝臓の血液がうっ滞し、門脈圧亢進や肝障害をきたす病気。 - 血液が肝臓から心臓に戻れなくなり、肝臓に血液がたまりダメージを受けます。
🔹 主な原因
- 血液の凝固異常が最も多い背景因子。
- 骨髄増殖性疾患(真性多血症・本態性血小板増多症など)
- 抗リン脂質抗体症候群
- 遺伝性血栓性素因(プロテインC欠乏、プロテインS欠乏、アンチトロンビン欠乏など)
- その他:腫瘍の圧迫、感染、炎症など。
🔹 症状
発症の仕方によって異なります。
- 急性型
- 激しい右上腹部痛
- 急激な腹水
- 肝腫大
- 黄疸や肝不全
- 慢性型(多い)
- 腹部膨満感(腹水)
- 脾腫
- 食道・胃静脈瘤(門脈圧亢進症)
- 倦怠感
- 徐々に進行して肝硬変に似た状態へ
🔹 診断
- 画像検査(エコー、CT、MRI)で肝静脈や下大静脈の閉塞を確認。
- 肝静脈造影で血流障害を評価。
- 血液検査で肝機能障害や凝固異常の背景を調べる。
🔹 経過
- 進行すると 門脈圧亢進症・肝硬変・肝不全に至る可能性あり。
- ただし早期に治療介入すれば長期生存も可能。
✅ まとめ
- <バッド・キアリ症候群>は、肝静脈や下大静脈が閉塞して血液が肝臓にうっ滞し、肝障害・門脈圧亢進を起こす病気。
- 背景には 血液凝固異常(骨髄増殖性疾患など) が多い。
- 症状は急性型(腹痛・肝不全)から慢性型(腹水・静脈瘤・脾腫)まで幅広い。
<バッド・キアリ症候群>の人はどれくらい?
🔹 世界での頻度
- 非常にまれな疾患で、年間発症率は人口100万人あたり1人未満 とされる。
- 有病率(ある時点で患者として存在する割合)は 人口100万人あたり1〜10人程度。
- 欧米よりも アジア(特に中国・インド)で頻度が高い。
- インドでは 100万人あたり数十人規模で報告されている地域もある。
🔹 日本での患者数
- 日本では希少疾患に分類され、年間数十例程度の新規発症と推定される。
- 難病指定されており、厚生労働省の特定疾患研究班の報告によれば、登録患者数は 数百例規模 とみられる。
🔹 好発年齢・性別
- 発症年齢のピークは 20〜40歳代。
- 男女比は地域によって異なるが、日本では 女性にやや多い とされる。
- 背景疾患(真性多血症・抗リン脂質抗体症候群など)の有無によっても分布が変わる。
✅ まとめ
- <バッド・キアリ症候群>は 極めてまれな病気。
- 発症率は 年間100万人に1人未満、有病率は 100万人あたり1〜10人程度。
- 日本では 数百人規模の患者が報告されており、難病指定。
- 若年〜中年期に多く、女性にやや多い傾向。
<バッド・キアリ症候群>の原因は?
🔹 基本的な病態
- <バッド・キアリ症候群>は、
👉 肝静脈または肝部下大静脈が閉塞・狭窄することで、肝臓から血液が流出できなくなる病気。 - この閉塞の原因となるのが、血栓形成・外部からの圧迫・血管異常 です。
🔹 主な原因
1. 血液の凝固異常(最多)
- 血が固まりやすい「血栓性素因」が大きな原因。
- 骨髄増殖性疾患(真性多血症・本態性血小板増多症・原発性骨髄線維症)
- 抗リン脂質抗体症候群
- 遺伝性凝固異常(プロテインC欠損・プロテインS欠損・アンチトロンビン欠損・Factor V Leiden 変異 など)
- 妊娠・ピル(経口避妊薬)使用 などによる二次的な血栓傾向
2. 腫瘍による圧迫・浸潤
- 肝細胞がん(HCC)
- 腎細胞がん(下大静脈に浸潤することがある)
- 他の悪性腫瘍の転移による下大静脈圧迫
3. 炎症・感染
- 肝静脈や下大静脈に炎症を起こして血管内膜が障害され、血栓形成のきっかけになる。
4. 外傷・医原性
- カテーテル治療後や腹部外傷による静脈損傷。
5. 特発性(原因不明)
- 上記のリスク因子が見つからず、特発性 BCS と診断される例もある。
🔹 地域差
- 西欧諸国:血液疾患(骨髄増殖性疾患、遺伝性凝固異常)が主因。
- アジア(特に中国・インド):下大静脈の膜様閉塞や狭窄など「血管の構造異常」による発症が比較的多い。
✅ まとめ
- <バッド・キアリ症候群>の原因は大きく分けて
- 血栓形成(最も多い)
- 腫瘍などによる圧迫や浸潤
- 炎症・外傷などによる血管障害
- 先天的な血管構造異常(アジアに多い)
- 多くは「血液が固まりやすい体質や病気」が背景にある。
<バッド・キアリ症候群>は遺伝する?
🔹 基本的な答え
- バッド・キアリ症候群そのものは遺伝性疾患ではありません。
- つまり、「親から子へ直接受け継がれる病気」ではなく、後天的な血栓形成や血管閉塞が原因で起こることが多いです。
🔹 ただし遺伝が関わる場合
バッド・キアリ症候群の背景には「血液が固まりやすい体質(血栓性素因)」が関与することがあります。
その中には遺伝性のものが含まれます。
遺伝的な血栓性素因の例
- プロテインC欠損症
- プロテインS欠損症
- アンチトロンビン欠損症
- 第V因子ライデン(Factor V Leiden)変異
- プロトロンビン遺伝子変異
これらの遺伝的素因を持つと、静脈血栓症を起こしやすくなり、その結果として肝静脈が詰まりバッド・キアリ症候群を発症することがあります。
🔹 まとめ
- <バッド・キアリ症候群>自体は 遺伝しない病気。
- ただし背景因子として、血栓を作りやすい遺伝性の体質を持っている場合、発症リスクが高くなることがある。
- そのため「家族に若年で血栓症を起こした人がいる場合」などは、遺伝性血栓性素因の検査が検討される。
<バッド・キアリ症候群>の経過は?
🔹 経過の基本的な特徴
- 肝静脈や肝部下大静脈が閉塞 → 血液が肝臓から心臓に戻れない → 肝臓にうっ血・腫大 → 門脈圧亢進 → 肝障害 という流れで進行します。
- 経過は「急性型」「亜急性型」「慢性型」に分けられます。
🔹 経過のタイプ
1. 急性型
- 数日〜数週間で発症。
- 激しい右季肋部痛、悪心、嘔吐、腹水、黄疸。
- 急速に 肝不全や腎不全 に進むことがある。
- 治療が遅れると致死的。
2. 亜急性型
- 数週間〜数か月かけて進行。
- 腹水や軽度の黄疸が徐々に悪化。
- 静脈瘤出血や肝機能障害が出やすい。
3. 慢性型(最も多い)
- 数か月〜数年にわたり進行。
- 徐々に肝腫大・脾腫・腹水・血小板減少が出現。
- 門脈圧亢進症により 食道・胃静脈瘤破裂 → 吐血・下血 が大きなリスク。
- 長期経過で 肝硬変や肝細胞がん(HCC) を合併することもある。
🔹 予後
- 治療しなければ数年以内に肝不全や門脈圧亢進症合併で死亡する例が多い。
- しかし、適切に治療(抗凝固療法、血管拡張術、TIPS、肝移植など)を行えば 10年以上の長期生存も可能。
- 欧米の報告では、治療を受けた患者の 5年生存率は 70〜80% 程度とされる。
✅ まとめ
- <バッド・キアリ症候群>は 経過に急性型と慢性型がある。
- 急性型 → 急速に肝不全・致死的
- 慢性型 → 年単位で進行し、門脈圧亢進症・静脈瘤破裂・肝硬変を合併
- 適切な治療で予後は改善し、長期生存も可能。
<バッド・キアリ症候群>の治療法は?
🔹 治療の基本方針
- 原因は「肝静脈や下大静脈の閉塞」なので、
👉 血流を改善する・肝障害を防ぐ・合併症(腹水・静脈瘤)を管理する ことが目的です。 - 患者の状態に応じて、段階的治療(ステップアップ治療) が行われます。
🔹 主な治療法
1. 内科的治療(第一段階)
- 抗凝固療法(ワーファリン、DOACなど)
- 血栓の拡大を防ぐ。
- 背景に骨髄増殖性疾患や凝固異常がある場合に特に重要。
- 利尿薬:腹水コントロール。
- β遮断薬:門脈圧を下げて静脈瘤出血予防。
- 内視鏡治療(EVL, EIS):静脈瘤の予防・止血。
2. 血管内治療(第二段階)
- 血管形成術(バルーン拡張術, ステント留置)
- 狭窄部を広げて血流を改善。
- 特に下大静脈の膜様閉塞に有効。
3. シャント術(第三段階)
- TIPS(経頸静脈的肝内門脈大循環シャント術)
- 肝静脈が閉塞しても、門脈と肝静脈/下大静脈の間にバイパスを作り、血流を逃す。
- 腹水・門脈圧亢進の改善に有効。
4. 外科的治療
- 外科的シャント手術:脾腎シャント、側副血行路の形成など。
- 現在は TIPS が主流で、外科シャントはまれ。
5. 肝移植(最終段階)
- 肝不全に進行、またはコントロール困難な場合は 肝移植。
- 欧米・日本ともに、移植後の長期生存率は良好。
🔹 治療の流れ(ステップアップ治療の概念)
- 抗凝固療法+支持療法
- → 効果不十分なら血管形成術(ステント)
- → さらに不十分なら TIPS
- → 最終的に肝移植
✅ まとめ
- <バッド・キアリ症候群>の治療は ステップアップ方式。
- 抗凝固療法で血栓進展を防ぐ
- 血管形成術やステントで血流改善
- TIPSで門脈圧を下げる
- 最終的に肝移植
- 合併症(腹水・静脈瘤)の管理も並行して行う。
<バッド・キアリ症候群>の日常生活の注意点
🔹 基本的な考え方
- バッド・キアリ症候群は 肝静脈や下大静脈の閉塞による血流障害・門脈圧亢進症 が中心。
- 日常生活では「血栓を増やさない」「肝臓・門脈への負担を減らす」「合併症を防ぐ」ことが大切です。
🔹 具体的な注意点
1. 血栓予防
- 抗凝固療法を受けている場合は 薬を正しく内服することが最重要。
- 脱水は血栓リスクを高めるため、十分な水分補給。
- 長時間の座位(飛行機や車移動)は避け、定期的に体を動かす。
- 喫煙は血管を傷め血栓リスクを上げるので 禁煙必須。
2. 肝臓・門脈への負担を減らす
- 飲酒は控える/できれば禁酒。
- 高脂肪食や過食は肝臓に負担をかけるのでバランスのよい食事を心がける。
- 急激な体重増加や肥満もリスクになるため体重管理を。
3. 出血リスクへの注意
- 抗凝固薬を使っているため 出血しやすい体質になっている。
- 打撲・転倒を避ける
- 歯磨きは柔らかいブラシで
- NSAIDs(市販の鎮痛薬など)は胃腸出血リスクがあるので医師と相談
4. 感染症予防
- 腹水がある場合、腹膜炎や感染に注意。
- 風邪や腸炎などでも状態が悪化することがあるため、ワクチン接種(インフルエンザ、肺炎球菌など)や日常的な手洗いが大切。
5. 定期受診
- 画像検査(エコーやCT)で血流や血栓の状態を確認する必要がある。
- 静脈瘤のチェック(内視鏡)や肝機能検査も定期的に受ける。
6. 妊娠・出産
- 妊娠は血栓形成リスクが上がるため、高リスク妊娠とされる。
- 妊娠を希望する場合は必ず専門医と相談。
✅ まとめ
<バッド・キアリ症候群>の日常生活で大切なことは:
- 抗凝固薬を守って服薬し、脱水を避ける
- 禁煙・禁酒、バランスの良い食生活
- 出血しやすいためケガや薬に注意
- 感染予防とワクチン接種
- 定期的な検査・受診を欠かさない
- 妊娠は専門医と相談